Predicting Cervical Lymph Node Metastasis Using Preoperative Multiparameter Data Based on Imaging, Serology, and Clinical Features in Unifocal Papillary Thyroid Carcinoma
-
摘要:
目的:评价超声、CT、临床、血清学多参数术前预测单灶性甲状腺乳头状癌(PTC)颈部中央区淋巴结转移(CLNM)的价值,开发一个列线图用于术前预测CLNM。对象和方法:连续收集2019年1月至2023年12月在我院经手术病理证实的340例单灶性PTC患者的超声、CT、临床、甲状腺功能检查的术前多参数资料。相关专业不同年资的医师评价和记录各个参数的特征后,单因素分析各个特征与CLNM的相关性,多因素Logistic回归分析(向前法)筛选CLNM的独立危险因素(IRF)。340例患者以7∶3随机分成训练组(n=237)和验证组(n=103),预测列线图由IRFs在训练组构建,并在验证组中验证。评价列线图预测性能的指标包括受试者工作特性曲线(ROC)、校准曲线(calibration)以及决策曲线分析(DCA)。结果:单灶性PTC的多参数特征中,2个临床特征、4个CT影像特征、7个超声影像特征以及甲状腺功能检查的7项指标被纳入研究。年龄≤55岁、男性性别、肿瘤最大径>10 mm、被膜接触>0和肿瘤边缘不规则是CLNM的IRFs。列线图的预测性能在训练组和验证组的ROC曲线下面积分别是0.815(95%CI:0.761~0.870)和0.747(95%CI:0.646~0.848),calibration曲线和DCA显示了列线图的预测准确性和临床实用性。结论:单灶性PTC的术前多参数特征能够有效地预测CLNM,构建的预测列线图能够辅助临床决策,提升患者受益。
Abstract:Objective: To evaluate the predictive performance of preoperative multiparameter data, including computed tomography (CT), ultrasound, clinical features, and serology, for central cervical lymph node metastasis (CLNM) in unifocal papillary thyroid carcinoma (PTC) and to develop a nomogram model for predicting CLNM preoperatively. Methods: Data were collected from 340 consecutive patients with pathologically confirmed unifocal PTC who underwent radical thyroidectomy between January 2019 and December 2023. Radiologists with varying levels of experience analyzed the multiparameter data, including clinical features, CT, ultrasound, and thyroid function tests. The correlation between these characteristics and CLNM was assessed using univariate analysis, and independent risk factors (IRFs) were identified via forward selection in multivariate logistic regression analysis. The patients were randomly divided into training and validation cohorts at a 7:3 ratio. A nomogram model for predicting CLNM was established using IRFs from the training cohort and tested on the validation cohort. The predictive performance of the nomogram was evaluated using receiver operating characteristic (ROC) curve, calibration curve, and decision curve analysis (DCA). Results: A total of 20 characteristics, including two clinical features, four CT features, seven ultrasound features, and seven thyroid hormone levels, were recorded and analyzed. Age ≤55 years, male sex, maximum lesion diameter >10 mm (ultrasound), capsular contact >0 (CT), and irregular tumor margin (ultrasound) were identified as IRFs for CLNM. The area under the curve of the nomogram ROCs in the training and validation cohorts was 0.815 (95% CI: 0.761–0.870) and 0.747 (95% CI: 0.646–0.848), respectively. The calibration curve and DCA showed excellent utility of the nomogram for predicting CLNM. Conclusions: The multiparameter characteristics of unifocal PTC can effectively predict CLNM. The constructed nomogram can assist in clinical decision-making and benefit patients with PTC.
-
源于滤泡细胞的甲状腺癌占甲状腺恶性肿瘤的95%,其中的80%~85%是甲状腺乳头状癌(papillary thyroid carcinoma,PTC)[1]。手术是治疗PTC的首选方法,然而部分PTC患者术后易复发和远处转移,导致预后不良,甚至死亡[2]。相当研究表明,颈部中央区淋巴结转移(central lymph node metastasis,CLNM)是PTC患者预后差的独立危险因素[3]。由于目前临床缺少术前预测CLNM的有效技术,术中冰冻切片证实为PTC的病例,常规执行预防性的中央区淋巴结清扫(prophylactic lymph node dissection,PLND)[4]。然而,过度的PLND不仅增加患者不必要的损伤,甚至引起严重的并发症[5]。因此,探索建立术前精准评价PTC患者颈部淋巴结状态的有效新方法,成为亟待解决的重要科学问题。
目前,PTC患者颈部中央区淋巴结状态术前检查的方法主要包括体格检查、超声、CT、MRI和PET等,其中触诊的敏感性低于7%,超声和CT的敏感性为50%~60%[6-7],MRI和PET常因为呼吸道伪影的干扰,小的淋巴结不易显示[8]。甲状腺功能检查指标的水平与CLNM的发生的相关性也被广泛研究,但研究成果差异很大[9-11]。近年来,利用PTC原发灶的多参数特征构建模型术前预测CLNM逐渐成为研究热点,然而,大多数模型的建立涉及到术前不能明确或须经手术病理证实的特征,如甲状腺外侵犯、血管外侵犯、BRAFV600 E变异、桥本氏甲状腺炎(Hashimoto’s thyroiditis,HT)、TNM分期等[12],致使临床上应用受限。
本研究针对上述问题,以PTC患者术前临床信息、超声及CT影像学数据联合甲状腺功能检查的多参数特征为基础,构建预测模型,精准预测PTC患者的颈部CLNM。其特点是所有的预测因素术前可得,同时考虑到原发病灶与CLNM确定的对映关系,我们选择单灶性PTC,以增加研究结果的可解释性。
1. 对象和方法
1.1 病例筛选
连续收集2019年1月至2023年12月在我院外科行甲状腺癌根治术患者的临床、CT、超声及实验室检查的资料。上海市金山区亭林医院伦理委员会批准此项研究,所有的患者免除签订知情同意书。
纳入标准:患者甲状腺腺叶或全甲状腺切除术+颈部中央区淋巴结清扫,术后病理是单灶性PTC;术前两周在我院行甲状腺CT增强检查;术前两周在我院行甲状腺超声检查;术前一周在我院行甲状腺功能检查。
排除标准:PTC最大径小于3 mm;既往有甲状腺或头颈部其他肿瘤手术史;Graves病;图像质量欠佳;临床信息不完整。
按照纳入标准和排除标准,340例患者入组本研究。
1.2 方法
本研究方法包括变量的定义和分类;根据变量的性质选择不同的统计方法;以及选择用于模型构建的编程语言等。
2. 图像分析
2.1 临床特征和甲状腺功能检查指标
性别(男和女);年龄分组(≤55岁和>55岁);TSH(参考值,以下同:0.55~4.78 mIU/L);fT3(3~6.3 pmol/L);fT4(10.3~24.5 pmol/L);TT3(1.3~3.1 nmol/L);TT4(66~181 nmol/L);TG-Ab(0~60 IU/ml);TPO-Ab(0~60 IU/ml)。
2.2 CT影像特征
在未知CLNM病理结果的情况下,由两位具有10年以上头颈部放射诊断工作经验的医师(医师1和医师2)各自分析340例患者的CT图像特征。包括,CT值:正常甲状腺实质和同侧胸锁乳突肌的平扫CT值和差值,两者感兴趣区保持面积一致;PTC与甲状腺被膜接触程度:依据PTC与甲状腺包膜最大接触长度与肿瘤周长的比值,分为0、<25%、25%~50%和>50%;病灶位置分布:位置1(左叶、峡部、右叶)、位置2(上部、中部、下部);病灶实质构成:依据病灶内是否存在液性无强化区分为实性、囊实性及囊性。两位医师意见不一致时通过讨论或者咨询医师3(具有16年头颈部放射诊断工作能力)决定。
2.3 超声影像特征
在未知CLNM病理结果的情况下,两位具有8年以上甲状腺超声诊断工作经验的医师(医师4和医师5)分析340例患者的甲状腺超声图像特征。包括:病灶回声特点(低回声、等回声、高回声);形态特征(圆形或类圆形,边缘无明显分叶状或刺状定义为规则);肿瘤边界(肿瘤边缘与正常甲状腺实质界限可辨,称为清晰);肿瘤最大径(≤10 mm和>10 mm);肿瘤前后径(A)和左右径(T),并计算A/T比(≤1和>1);钙化特点(无钙化、直径≤3 mm和>3 mm);彩色多普勒血流显像(CDFI) (无血流、周围血流、中央血流、周围+中央血流)。
3. 统计学分析
单因素分析中,符合正态分布的计量资料用(
$\bar x \pm s $ )表示,t检验分析,不符合正态分布的计量资料用Mann-Whitney U检验;计数资料用Pearson$ \chi^ 2 $ 检验(最小期望值≤5用Fisher精确$ \chi ^2 $ 检验);多因素logistic回归向前法筛选IRF;列线图的评价指标包括ROC曲线、calibration和DCA;医师之间的评判一致性用Kappa检验。所有的假设检验采用双尾检验,P<0.05表示差别有统计学意义,使用的软件包括SPSS19(SPSS/IBM,Chicago)和R2.15.3软件。4. 结果
本研究的340例PTC患者中,男性88例(25.9%),女性252例(74.1%),年龄范围19~83岁(50.60±13.243)。131例患者发生了CLNM(38.5%,男性50例,女性81例)。2个临床特征(年龄分组、性别)、4个CT影像特征(位置、内部构成、被膜接触、差值)、7个超声影像特征(回声、边缘、边界、最大径、A/T比、钙化、CDFI)以及甲状腺功能检查的7项指标被纳入研究。医师1、2和4、5之间各个征象评价一致性的Kappa检验系数>0.75。年龄≤55岁、男性性别以及肿瘤最大径>10 mm是CLNM的高危因素,PTC与被膜接触、边缘不规则生长、钙化以及病灶内发生囊变更容易发生CLNM,差异有统计学意义(表1和表2)。
表 1 CLNM分组的临床和实验室特征单因素分析Table 1. Univariate analysis of clinical and laboratory characteristics in the CLNM group特征 CLNM(n=131) Non-CLNM(n=209) T值 P值 年龄 46.27±13.68 53.32±12.23 -4.933 0.000 年龄分组(n%) 11.284 0.001 ≤55 93(71.0) 110(52.6) >55 38(29.0) 99(47.4) 性别(n%) 16.768 0.000 男 50(38.2) 38(18.2) 女 81(61.8) 171(81.8) TSH 1.933±1.117 2.086±1.173 -1.13 0.259 fT3 5.101±0.781 4.975±0.663 1.584 0.114 fT4 17.414±3.682 17.382±2.955 0.086 0.932 T3 1.768±0.322 1.755±0.316 0.345 0.730 T4 111.3±25.346 113.0±24.016 1.233 0.218 TG-Ab 22701 35269 -0.423 0.673 TPO-Ab 22332.5 35673.5 -0.004 0.997 表 2 CLNM分组的影像特征单因素分析Table 2. Univariate analysis of imaging characteristics in the CLNM group特征 CLNM(n=131) Non-CLNM(n=209) T值 P值 边缘(n%) 17.044 0.000 规则 23(17.6) 81(38.8) 不规则 108(82.4) 128(61.2) 边界(n%) 0.123 0.725 清晰 92(70.2) 143(68.4) 模糊 39(29.8) 66(31.6) 位置1(n%) 1.861 0.394 右叶 59(45.0) 103(49.3) 峡部 14(10.7) 14(6.7) 左叶 39(29.8) 92(44.0) 位置2(n%) 0.395 0.821 上 32(24.4) 45(21.5) 中 64(48.9) 107(51.2) 下 35(26.7) 57(27.3) 实质构成(n%) 7.83 0.005 实性 93(71.0) 175(83.7) 囊实性 38(29.0) 34(16.3) 被膜接触(n%) 34.526 0.000 0 8(6.1) 51(24.4) <25% 34(26.0) 62(29.7) 25%~50% 35(26.7) 61(29.2) >50% 54(41.2) 35(16.7) 最大径(n%) 32.544 0.000 ≤10 mm 66(50.4) 167(79.9) >10 mm 65(49.6) 42(20.1) A/T 比(n%) 0.003 0.959 ≤1 83(63.4) 133(63.6) >1 48(36.6) 76(36.4) 钙化(n%) 9.201 0.010 无 44(33.6) 105(50.2) ≤3 mm 72(55.0) 84(40.2) >3 mm 15(11.5) 20(9.6) CDFI(n%) 5.073 0.167 无 60(45.8) 118(56.5) 周围 24(18.3) 38(18.2) 中央 40(30.5) 47(22.5) 周围+中央 7(5.3) 6(2.9) 差值* 33.09±16.459 34.37±16.754 -0.693 0.489 注:*甲状腺实质与同侧胸锁乳突肌CT值之差。 对单因素分析中P值<0.05的特征(年龄分组、性别、肿瘤最大径、被膜接触、实质构成、边缘以及肿瘤内钙化)进行多因素logistics回归向前法分析,结果表明,年龄≤55岁、男性性别、肿瘤最大径>10 mm、被膜接触>0以及边缘不规则是CLNM的IRFs(表3)。
表 3 340例PTC患者CLNM的多因素logistics回归分析Table 3. Multivariate logistic regression analysis for CLNM in 340 patients with PTC变量 估计值 标准误 Z值 P 值 截距 -2.596 0.688 -3.773 0.000 年龄(>55) -0.755 0.332 -2.272 0.023 性别(女) -0.993 0.362 -2.739 0.006 边缘(不规则) 1.153 0.390 2.856 0.003 最大径(>10 mm) 1.051 0.362 2.898 0.003 构成(囊实性) 0.343 0.397 0.863 0.388 被膜接触 <25% 1.791 0.622 2.879 0.004 25%~50% 2.005 0.623 3.217 0.001 >50% 2.520 0.632 3.984 0.000 钙化 ≤3 mm 0.003 0.350 0.008 0.993 >3 mm 0.515 0.591 0.871 0.384 340名PTC患者以7∶3随机分成训练组(n=273)和验证组(n=103),IRFs在随机分组中的差异无统计学意义(表4)。依据IRFs在多因素logistic回归分析中的权重,在训练组构建列线图(nomogram)(图1),并在验证组验证。结果显示,Nomogram的ROC在训练组的曲线下面积(area under the curve,AUC)为0.815(95%CI:0.761~0.870),在验证组中的AUC值0.747(95%CI:0.646~0.848)(图2)。Nomogram预测个体患者CLNM发生概率的实例演示如图3。
表 4 340例PTC患者7:3比例随机分组中IRF的比较Table 4. Comparison of IRFs in the training and validation cohorts where 340 PTC patients were randomly divided into at a 7:3 ratio特征 训练组(n=237) 验证组(n=103) T值 P值 年龄分组(n%) 0.015 0.904 ≤55 141(59.5) 62(60.2) >55 96(40.5) 41(39.8) 性别(n%) 0.200 0.655 男 63(26.6) 25(24.3) 女 174(73.4) 78(75.7) 边缘(n%) 1.325 0.250 规则 68(28.7) 36(35,0) 不规则 169(71.3) 67(65.0) 被膜接触(n%) 1.903 0.593 0 45(19.0) 14(13.6) <25% 68(28.7) 28(27.2) 25%~50% 64(27.0) 32(31.1) >50% 60(25.3) 29(28.2) 最大径(n%) 0.162 0.687 ≤10 mm 164(69.2) 69(67.0) >10 mm 73(30.8) 34(33.0) ![]() 图 3 Nomogram预测CLNM的性能演示(界值为0.303)注:患者1,男性,44岁,PTC病例,CLNM阳性。CT平扫示右叶中下部类圆形病灶,内见钙化,与甲状腺被膜接触约75%(a),增强后不均匀强化(b),超声显示低回声区,境界清晰,边缘光整,约20.6×16,5×18,5 mm(c),对照Nomogram:男性(38分)+年龄<55岁(28分)+被膜接触>50%(100分)+最大径>10 mm(45分)=211分,对应的CLNM预测概率0.73。患者2,女性,37岁,PTC病例,CLNM阴性。右叶内不规则低密度结节,边缘与被膜无接触(d),增强后轻度强化(e),超声显示境界清晰,边缘不光整的低回声区,最大径约8.5 mm(f),对照Nomogram:年龄<55岁(28分)+边缘不规则(48分)=76分,对应的CLNM预测概率0.10。Figure 3. Performance of the nomogram for CLNM (cutoff=0.303)
图 3 Nomogram预测CLNM的性能演示(界值为0.303)注:患者1,男性,44岁,PTC病例,CLNM阳性。CT平扫示右叶中下部类圆形病灶,内见钙化,与甲状腺被膜接触约75%(a),增强后不均匀强化(b),超声显示低回声区,境界清晰,边缘光整,约20.6×16,5×18,5 mm(c),对照Nomogram:男性(38分)+年龄<55岁(28分)+被膜接触>50%(100分)+最大径>10 mm(45分)=211分,对应的CLNM预测概率0.73。患者2,女性,37岁,PTC病例,CLNM阴性。右叶内不规则低密度结节,边缘与被膜无接触(d),增强后轻度强化(e),超声显示境界清晰,边缘不光整的低回声区,最大径约8.5 mm(f),对照Nomogram:年龄<55岁(28分)+边缘不规则(48分)=76分,对应的CLNM预测概率0.10。Figure 3. Performance of the nomogram for CLNM (cutoff=0.303)Nomogram的预测准确性和临床实用性用Calibration和DCA评价(图4和图5),calibration显示预测概率和实际概率在训练训练组和验证组中一致性程度很高。DCA曲线表明,当个体患者预测概率在0.1到0.85范围内,Nomograms预测CLNM的净收益高于无预测组或全部干预组。
5. 讨论
术前精准评价PTC患者颈部淋巴结状态,对于制定临床手术方案、提升患者生存质量具有重要的意义。然而,目前临床对于甲状腺乳头状癌CLNM的术前精准预测方面一直面临巨大挑战。
相当研究表明,年龄≤55岁、男性性别以及肿瘤最大径>10 mm是PTC患者发生CLNM的IRFs[13-14],这与本研究的结果发现相一致。分析认为,不健康的生活习性如抽烟、酗酒以及更高的基础代谢潜在地加速了肿瘤的扩散,可能是低龄男性PTC患者更易于发生CLNM的原因[13,15]。Huang等[16]研究发现常规PTC中,肿瘤直径越大越容易发生多个CLNM。
被膜侵犯是预测甲状腺癌颈部淋巴结转移的重要因素[17],分析认为其机制可能与肿瘤组织突破甲状腺被膜,并侵犯被膜内的淋巴系统有关。本研究中,定义的被膜接触是指CT影像上瘤体与甲状腺被膜之间无甲状腺组织的直接接触,区别于病理上的被膜侵犯。本研究中的被膜接触可以理解为被膜侵犯一种影像征象。被膜接触在术前的CT图像上易于识别和准确定量,正常甲状腺实质高密度的背景下,PTC均表现为低密度,CT平扫期能够清晰地观察到被膜接触的长度。患有HT的患者,甲状腺实质的背景密度减低,可以结合增强动脉期或静脉期的影像比较观察。
HT患者伴发PTC的几率增高,且高于其他类型的甲状腺癌[9]。我们比较了正常甲状腺实质与胸锁乳突肌的CT值差值(考虑到不同机型、不同扫描参数可能引起相同层面CT值的不同,但同一层面不同组织的CT差值可能不变)。研究结果显示差值越小,HT的发生率越高(22.33±15.54 vs 38,22±14.697,P<0.001),但与CLNM的发生无相关性。
研究表明,PTC瘤体发生囊变的机制主要是由癌细胞产生的胶质被液化而形成,因此PTC囊变通常表明肿瘤具有更高的恶性度[18],产生更高的侵袭性和转移能力,因此,也更容易发生CLNM。甲状腺结节内微钙化的检出对甲状腺癌的诊断有高度特异性,特别是PTC[19]。本研究中,单因素分析显示瘤体内囊变和钙化与CLNM的发生都存在相关性,但多因素分析显示缺乏相关性,因此,它们与CLNM的相关性需要进一步研究。
文献中有较多关于甲状腺功能检测指标预测CLNM的报道。Yu等[10]研究认为TPO-Ab和TG-Ab对预测CLNM都有价值,但作用互为相反;岳潇潇等[11]发现甲状腺功能检测指标的水平与PTC是否有淋巴结转移不相关。本研究对340例患者的血清TSH、FT3、FT4、T3、T4、TG-Ab、TPO-Ab表达水平行单因素分析(后两者为偏态分布资料,我们做了Wilcoxon秩和检验),但结果未能显示与CLNM之间的相关性,相关的数据还需要进一步研究证实。
本研究的贡献之处在于,一旦术中冰冻切片确诊为PTC后,外科医生易于根据术前多参数资料计算CLNM的发生概率,辅助决定是否需要预防性的淋巴结清扫,尽可能避免扩大手术范围和不必要的损伤。
本研究的局限性在于,首先,回顾性研究可能会引入一些选择偏倚;其次,单中心、小样本量以及外部验证的缺少,模型可能存在拟合优度过度的问题,产生的Nomogram泛化能力相对较弱;再次,本研究目的是精准分析术前单个PTC的预测能力,排除了多灶瘤及最大径小于3 mm的病例,须经术后病理确诊的特征也未被纳入,模型的预测效能不可避免地降低。尽管存在上述不利因素,我们的模型仍然展示了很好的预测能力和临床实用性,更优质的模型需要多中心、大样本量以及强大的外部验证进一步研究。
-
图 3 Nomogram预测CLNM的性能演示(界值为0.303)
注:患者1,男性,44岁,PTC病例,CLNM阳性。CT平扫示右叶中下部类圆形病灶,内见钙化,与甲状腺被膜接触约75%(a),增强后不均匀强化(b),超声显示低回声区,境界清晰,边缘光整,约20.6×16,5×18,5 mm(c),对照Nomogram:男性(38分)+年龄<55岁(28分)+被膜接触>50%(100分)+最大径>10 mm(45分)=211分,对应的CLNM预测概率0.73。患者2,女性,37岁,PTC病例,CLNM阴性。右叶内不规则低密度结节,边缘与被膜无接触(d),增强后轻度强化(e),超声显示境界清晰,边缘不光整的低回声区,最大径约8.5 mm(f),对照Nomogram:年龄<55岁(28分)+边缘不规则(48分)=76分,对应的CLNM预测概率0.10。
Figure 3. Performance of the nomogram for CLNM (cutoff=0.303)
表 1 CLNM分组的临床和实验室特征单因素分析
Table 1 Univariate analysis of clinical and laboratory characteristics in the CLNM group
特征 CLNM(n=131) Non-CLNM(n=209) T值 P值 年龄 46.27±13.68 53.32±12.23 -4.933 0.000 年龄分组(n%) 11.284 0.001 ≤55 93(71.0) 110(52.6) >55 38(29.0) 99(47.4) 性别(n%) 16.768 0.000 男 50(38.2) 38(18.2) 女 81(61.8) 171(81.8) TSH 1.933±1.117 2.086±1.173 -1.13 0.259 fT3 5.101±0.781 4.975±0.663 1.584 0.114 fT4 17.414±3.682 17.382±2.955 0.086 0.932 T3 1.768±0.322 1.755±0.316 0.345 0.730 T4 111.3±25.346 113.0±24.016 1.233 0.218 TG-Ab 22701 35269 -0.423 0.673 TPO-Ab 22332.5 35673.5 -0.004 0.997 表 2 CLNM分组的影像特征单因素分析
Table 2 Univariate analysis of imaging characteristics in the CLNM group
特征 CLNM(n=131) Non-CLNM(n=209) T值 P值 边缘(n%) 17.044 0.000 规则 23(17.6) 81(38.8) 不规则 108(82.4) 128(61.2) 边界(n%) 0.123 0.725 清晰 92(70.2) 143(68.4) 模糊 39(29.8) 66(31.6) 位置1(n%) 1.861 0.394 右叶 59(45.0) 103(49.3) 峡部 14(10.7) 14(6.7) 左叶 39(29.8) 92(44.0) 位置2(n%) 0.395 0.821 上 32(24.4) 45(21.5) 中 64(48.9) 107(51.2) 下 35(26.7) 57(27.3) 实质构成(n%) 7.83 0.005 实性 93(71.0) 175(83.7) 囊实性 38(29.0) 34(16.3) 被膜接触(n%) 34.526 0.000 0 8(6.1) 51(24.4) <25% 34(26.0) 62(29.7) 25%~50% 35(26.7) 61(29.2) >50% 54(41.2) 35(16.7) 最大径(n%) 32.544 0.000 ≤10 mm 66(50.4) 167(79.9) >10 mm 65(49.6) 42(20.1) A/T 比(n%) 0.003 0.959 ≤1 83(63.4) 133(63.6) >1 48(36.6) 76(36.4) 钙化(n%) 9.201 0.010 无 44(33.6) 105(50.2) ≤3 mm 72(55.0) 84(40.2) >3 mm 15(11.5) 20(9.6) CDFI(n%) 5.073 0.167 无 60(45.8) 118(56.5) 周围 24(18.3) 38(18.2) 中央 40(30.5) 47(22.5) 周围+中央 7(5.3) 6(2.9) 差值* 33.09±16.459 34.37±16.754 -0.693 0.489 注:*甲状腺实质与同侧胸锁乳突肌CT值之差。 表 3 340例PTC患者CLNM的多因素logistics回归分析
Table 3 Multivariate logistic regression analysis for CLNM in 340 patients with PTC
变量 估计值 标准误 Z值 P 值 截距 -2.596 0.688 -3.773 0.000 年龄(>55) -0.755 0.332 -2.272 0.023 性别(女) -0.993 0.362 -2.739 0.006 边缘(不规则) 1.153 0.390 2.856 0.003 最大径(>10 mm) 1.051 0.362 2.898 0.003 构成(囊实性) 0.343 0.397 0.863 0.388 被膜接触 <25% 1.791 0.622 2.879 0.004 25%~50% 2.005 0.623 3.217 0.001 >50% 2.520 0.632 3.984 0.000 钙化 ≤3 mm 0.003 0.350 0.008 0.993 >3 mm 0.515 0.591 0.871 0.384 表 4 340例PTC患者7:3比例随机分组中IRF的比较
Table 4 Comparison of IRFs in the training and validation cohorts where 340 PTC patients were randomly divided into at a 7:3 ratio
特征 训练组(n=237) 验证组(n=103) T值 P值 年龄分组(n%) 0.015 0.904 ≤55 141(59.5) 62(60.2) >55 96(40.5) 41(39.8) 性别(n%) 0.200 0.655 男 63(26.6) 25(24.3) 女 174(73.4) 78(75.7) 边缘(n%) 1.325 0.250 规则 68(28.7) 36(35,0) 不规则 169(71.3) 67(65.0) 被膜接触(n%) 1.903 0.593 0 45(19.0) 14(13.6) <25% 68(28.7) 28(27.2) 25%~50% 64(27.0) 32(31.1) >50% 60(25.3) 29(28.2) 最大径(n%) 0.162 0.687 ≤10 mm 164(69.2) 69(67.0) >10 mm 73(30.8) 34(33.0) -
[1] LAHA D, NILUBOL N, BOUFRAQECH M. New therapies for advanced thyroid cancer[J]. Frontiers in endocrinology, 2020, 11: 82. DOI: 10.3389/fendo.2020.00082.
[2] HAUGEN B R, ALEXANDER E K, BIBLE K C, et al. 2015 American thyroid association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer the american thyroid association guidelines task force on thyroid nodules and differentiated thyroid cancer[J]. Thyroid: Official journal of the American Thyroid Association, 2016, 26(1): 1−133. DOI: 10.1089/thy.2015.0020.
[3] SORRENTI S, CARBOTTA G, DI MATTEO F M, et al. Evaluation of clinicopathological and molecular parameters on disease recurrence of papillary thyroid cancer patient: A retrospective observational study[J]. Cancers (Basel), 2020, 12 (12).
[4] 中国抗癌协会甲状腺癌专业委员会. 甲状腺微小乳头状癌诊断与治疗中国专家共识(2016版)[J]. 中国肿瘤临床, 2016, 43(10): 405−411. DOI: 10.3969/j.issn.1000-8179.2016.10.001. [5] ZHUO X, YU J, CHEN Z, et al. Dynamic nomogram for predicting lateral cervical lymph node metastasis in papillary thyroid carcinoma[J]. Otolaryngol Head Neck Surg, 2022, 166(3): 444−53. DOI: 10.1177/01945998211009858.
[6] Al-HILLI Z, STRAJINA V, MCKENZIE T J, et al. The role of lateral neck ultrasound in detecting single or multiple lymph nodes in papillary thyroid cancer[J]. American Journal of Surgery, 2016, 212(6): 1147−1153. DOI: 10.1016/j.amjsurg.2016.09.014.
[7] SUH C H, BAEK J H, CHOI Y J, et al. Performance of CT in the preoperative diagnosis of cervical lymph node metastasis in patients with papillary thyroid cancer: A systematic review and meta-analysis[J]. American Journal of Neuroradiology, 2017, 38(1): 154−161. DOI: 10.3174/ajnr.A4967.
[8] PAEK S H, YI K H, KIM S J, et al. Feasibility of sentinel lymph node dissection using Tc-99m phytate in papillary thyroid carcinoma[J]. Annals of Surgical Treatment And Research, 2017, 93(5): 240−245. DOI: 10.4174/astr.2017.93.5.240.
[9] KARATZAS T, VASILEIADIS I, ZAPANTI E, et al. Thyroglobulin antibodies as a potential predictive marker of papillary thyroid carcinoma in patients with indeterminate cytology[J]. The American Journal of Surgery, 2016, 212(5): 946−952 DOI: 10.1016/j.amjsurg.2015.12.030.
[10] MIN Y, HUANG Y, WEI M, et al. Preoperatively predicting the central lymph node metastasis for papillary thyroid cancer patients with hashimoto's thyroiditis[J]. Frontiers in Endocrinology, 2021, 12: 713475. DOI: 10.3389/fendo.2021.713475.
[11] 岳潇潇. 血清TSH、超声与增强CT对甲状腺乳头状癌及淋巴结转移的诊断价值[D]. 沈阳: 中国医科大学, 2021. YUE X. Diagnostic value of serum TSH, ultrasound and enhanced CT for testing Papillary thyroid cancer and lymph node metastasis[D]. Shengyang: China Medical University, 2021.
[12] LUISA GARO M, DEANDREIS D, CAMPENNI A, et al. Accuracy of papillary thyroid cancer prognostic nomograms: A systematic review[J]. Endocrine connections, 2023, 12 (4).
[13] HU Q, ZHANG W J, LIANG L, et al. Establishing a predictive nomogram for cervical lymph node metastasis in patients with papillary thyroid carcinoma[J]. Frontiers in Oncology, 2021, 11: 766650.
[14] KIM S K, CHAI YJ, PARK I, et al. Nomogram for predicting central node metastasis in papillary thyroid carcinoma[J]. Journal of Surgical Oncology, 2017, 115(3): 266−272. DOI: 10.1002/jso.24512.
[15] ZAHEDI A, BONDAZ L, RAJARAMAN M, et al. Risk for thyroid cancer recurrence is higher in men than in women independent of disease stage at presentation[J]. Thyroid, 2020, 30(6): 871−7. DOI: 10.1089/thy.2018.0775.
[16] HUANG J, SONG M, SHI H, et al. Predictive factor of large-volume central lymph node metastasis in clinical n0 papillary thyroid carcinoma patients underwent total thyroidectomy[J]. Frontiers In Oncology, 2021, 11: 574774. DOI: 10.3389/fonc.2021.574774.
[17] DING Y, MAO Z, RUAN J, et al. Nomogram-based new recurrence predicting system in early-stage papillary thyroid cancer[J]. International Journal of Endocrinology, 2019: 1029092.
[18] 孔繁亮, 杨敬春, 常莹, 等. 甲状腺乳头状癌术前超声特征及术后复发的危险因素[J]. 中华医学超声杂志(电子版) 2020, 17 (9): 848-853. KONG F L, YANG J C, CHANG Y, et al. Preoperative ultrasonographic characteristics and risk factors for postoperative recurrence of thyroid papillary carcinoma[J]. Chin J Med Ultrasound (Electronic Edition). 2020; 17(9): 848-853.
[19] 郝儒田, 张筱骅, 潘贻飞. 甲状腺乳头状癌与甲状腺结节钙化的关系探讨[J]. 中国肿瘤临床, 2007, 34(20): 1178−1180. DOI: 10.3969/j.issn.1000-8179.2007.20.011. HAO R T, ZHANG X H, PAN Y F. The correlation between calcified thyroid nodules and papillary thyroid carcinoma[J]. Chinese Journal of Clinical Oncology, 2007, 34(20): 1178−1180. DOI: 10.3969/j.issn.1000-8179.2007.20.011.



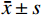
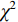
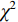
 下载:
下载:







